Elementi di preparazione e risposta a COVID-19 nella stagione autunno-invernale 2020-2021
Covid-19, Possibili scenari nel periodo autunnale ed azioni di risposta modulare
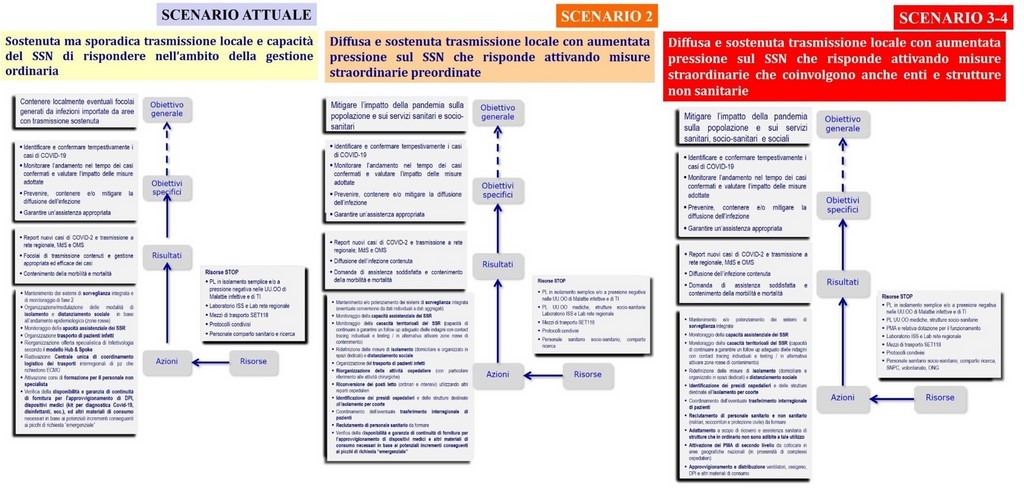
La preparedness nelle emergenze di sanità pubblica comprende tutte le attività volte a minimizzare i rischi posti dalle malattie infettive ed a mitigare il loro impatto durante una emergenza di sanità pubblica, a prescindere dalla entità dell’evento (locale, regionale, nazionale, internazionale). Durante una emergenza di sanità pubblica sono richieste capacità di pianificazione, coordinamento, diagnosi tempestiva, valutazione, indagine, risposta e comunicazione. Scopo di questo documento è supportare la verifica, e se necessario il rafforzamento, dello stato di preparazione dei sistemi sanitari nelle Regioni/PPAA al fine di poter fronteggiare in modo ottimale un eventuale aumento nel numero di nuove infezioni da SARS-CoV-2 nella stagione autunno-inverno 2020-2021.
Gli scenari per l’autunno, in termini di impatto sul sistema sanitario, dipenderanno molto da alcune incognite:
1) Trasmissibilità di SARS-CoV-2 a fine estate. Non è infatti ancora chiaro se l’incremento di trasmissibilità (Rt) osservato a partire da giugno in alcune regioni si stabilizzerà attorno ai valori osservati in questi in giorni oppure continuerà ad aumentare nel tempo. È del tutto evidente che gli scenari cambieranno notevolmente a seconda che si riesca o meno a mantenere Rt sotto soglia da qui all’inizio dell’autunno.
2) Trasmissibilità di SARS-CoV-2 nelle scuole. In primo luogo, non è nota la reale trasmissibilità di SARS- CoV-2 nelle scuole, anche se cominciano ad essere disponibili evidenze scientifiche di outbreak in ambienti scolastici. Non è nemmeno noto l’impatto che potranno avere le misure di riorganizzazione scolastica che si stanno mettendo in campo in questi giorni. Più in generale, non è noto quanto i bambini, prevalentemente asintomatici, trasmettano SARS-CoV-2 rispetto agli adulti, anche se la carica virale di sintomatici e asintomatici e quindi il potenziale di trasmissione non è statisticamente differente. Tutto questo rende molto incerto il ruolo della trasmissione nelle scuole a partire da settembre sull’epidemiologia complessiva di SARS-CoV-2.
3) Grado di accettazione delle misure igienico-sanitarie e comportamentali per la prevenzione della trasmissione di SARS-CoV-2 da parte della popolazione generale (ad esempio sono possibili criticità, già riscontrate allo stato attuale, come la collaborazione dei soggetti positivi per la conduzione delle attività di inchiesta epidemiologica e di contact tracing ed il rispetto/adesione alle misure contumaciali, sia per i casi confermati che per i contatti stretti).
4) Capacità di risposta dei sistemi di prevenzione e controllo. Se da un lato è evidente la migliorata capacità dei sistemi di prevenzione nell’identificare rapidamente i focolai, isolare i casi e applicare misure di quarantena ai contatti dei casi, cosa che contribuisce in modo determinante a mantenere la trasmissione sotto controllo, non è noto al momento quale sia il livello di trasmissione, ad esempio in termini di numero di focolai, che i sistemi di prevenzione possano gestire efficacemente. Va considerato infine come l’inizio della stagione influenzale possa rendere queste attività più complesse ed impegnative.
Un altro aspetto importante da considerare, correlato più alla tenuta del sistema sanitario che alla trasmissibilità di SARS-CoV-2, riguarda l’età media dei casi. Recentemente è stata osservata un’importante decrescita dell’età media dei casi, con relativamente poche nuove ospedalizzazioni da COVID-19. Non è al momento chiaro se questo è un fenomeno che può protrarsi nel tempo o è semplicemente dovuto al basso livello di circolazione attuale, che permette di mantenere protette le categorie a rischio, ad esempio gli anziani.
Alla luce di queste incognite, i possibili scenari nelle diverse regioni che si prospettano per l’autunno possono
essere così schematizzati:
1) Situazione di trasmissione localizzata (focolai) sostanzialmente invariata rispetto ad oggi, con Rt regionali sopra soglia per periodi limitati (inferiore a 1 mese) e bassa incidenza, nel caso in cui la trasmissibilità non aumenti sistematicamente da qui alla fine dell’estate, le scuole abbiano un impatto modesto sulla trasmissibilità e i sistemi di sanitari regionali riescano a tracciare e tenere sotto controllo i nuovi focolai, inclusi quelli scolastici.
2) Situazione di trasmissibilità sostenuta e diffusa ma gestibile dal sistema sanitario, con valori di Rt regionali sistematicamente e significativamente compresi tra Rt=1 e Rt=1.25 (ovvero con stime che superino 1 anche nell’intervallo di confidenza inferiore), nel caso in cui non si riesca a tenere completamente traccia dei nuovi focolai, inclusi quelli scolastici, ma si riesca comunque a limitare di molto il potenziale di trasmissione di SARS-COV-2 con misure di contenimento/mitigazione straordinarie già utilizzate con successo nelle prime fasi.
3) Situazione di trasmissibilità sostenuta e diffusa con rischi di tenuta del sistema sanitario, con valori di Rt regionali sistematicamente e significativamente compresi tra Rt=1.25 e Rt=1.5 (ovvero con stime che superino 1.25 anche nell’intervallo di confidenza inferiore) ed in cui si riesca a limitare solo modestamente il potenziale di trasmissione di SARS-COV-2: incidenza elevata, mancata capacità di tenere traccia delle catene di trasmissione e iniziali segnali di sovraccarico dei servizi assistenziali in seguito all’aumento di casi ad elevata gravità clinica (con aumento dei tassi di occupazione dei posti letto ospedalieri - area critica e area non critica), riconducibile ad un livello di rischio elevato o molto elevato in base al sistema di monitoraggio rilevato ai sensi del DM Salute del 30 aprile 2020.
4) Situazione di trasmissibilità non controllata con criticità nella tenuta del sistema sanitario, con valori di Rt regionali sistematicamente e significativamente maggiori di 1.5 nel suo intervallo di confidenza inferiore per periodi lunghi (almeno 1 mese). Anche se una epidemia con queste caratteristiche porterebbe a misure di mitigazione e contenimento più aggressive nei territori
interessati, uno scenario di questo tipo potrebbe portare rapidamente a una numerosità di casi elevata e chiari segnali di sovraccarico dei servizi assistenziali, senza la possibilità di tracciare l’origine dei nuovi casi. A questo proposito, verranno valutate, oltre alle misure menzionate nell’allegato (scenario 3 e 4), quelle già adottate con successo nella fase più intensa dell’epidemia, proporzionate alla gravità della situazione contingente.
Fonte: Salute.gov
SCARICA LA CIRCOLARE MINISTERO DELLA SALUTE 11 AGOSTO 2020
I POSSIBILI SCENARI
Strumento per valutare il livello di preparazione dei sistemi sanitari nelle Regioni/PPAA al fine di poter fronteggiare in modo ottimale un eventuale aumento nel numero di nuove infezioni da SARS-CoV-2 nella stagione autunno-invernale 2020-2021.
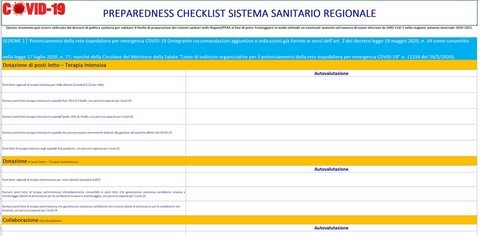
Questo strumento può essere utilizzato dai decisori di politica sanitaria per valutare il livello di preparazione dei sistemi sanitari nelle Regioni/PPAA al fine di poter fronteggiare in modo ottimale un eventuale aumento nel numero di nuove infezioni da SARS-CoV-2 nella stagione autunno-invernale 2020-2021.
Lo strumento decisionale e' cosi' composto:
SEZIONE 1│ Potenziamento della rete ospedaliera per emergenza COVID-19 (integrante raccomandazioni aggiuntive e indicazioni già fornite ai sensi dell’art. 2 del decreto legge 19 maggio 2020, n. 34 come convertito nella legge 17 luglio 2020, n. 77, nonché della Circolare del Ministero della Salute “Linee di indirizzo organizzative per il potenziamento della rete ospedaliera per emergenza COVID-19” n. 11254 del 29/5/2020).
SEZIONE 2│ Modello e percorso organizzativo dell’offerta ospedaliera (integrante raccomandazioni aggiuntive e indicazioni già fornite ai sensi dell’art. 2 del decreto legge 19 maggio 2020, n. 34 come convertito nella legge 17 luglio 2020, n. 77, nonché della Circolare del Ministero della Salute “Linee di indirizzo organizzative per il potenziamento della rete ospedaliera per emergenza COVID-19” n. 11254 del 29/5/2020).
SEZIONE 3│ Area territoriale (integrante raccomandazioni aggiuntive e indicazioni già fornite ai sensi dell’art. 1 del decreto legge 19 maggio 2020, n. 34 come convertito nella legge 17 luglio 2020, n. 77, della Circolare del Ministero della Salute “Aggiornamento delle linee di indirizzo organizzative dei servizi ospedalieri e territoriali in corso di emergenza COVID-
19” n. 7865 del 25/3/2020); DM Salute del 30 aprile 2020.
SEZIONE 4│ Sorveglianza integrata epidemiologica e microbiologica (integrante raccomandazioni aggiuntive e indicazioni già fornite ai sensi dell’ Ordinanza n-640 del 27 Febbraio 2020 e della CIRCOLARE del Ministero della Salute del 20/03/2020)
SEZIONE 5│ Politiche di prevenzione e controllo delle infezioni (integrante raccomandazioni aggiuntive e indicazioni già fornite ai sensi del PNCAR)
SEZIONE 6│ Formazione degli operatori sanitari
SCARICA GRATUITAMENTE LA CHECKLIST IN EXCEL
Disclaimer:Visto il continuo evolversi della normativa e della conoscenza tecnico scientifica le informazioni contenute in questa pagina potrebbero essere state superate da nuove disposizioni normative e conoscenze medico scientifiche.
Valutazione del Rischio Covid-19
